Χειρουργική Ενδοκρινών Αδένων
Το ενδοκρινικό σύστημα αποτελείται από τους ενδοκρινείς αδένες που εκκρίνουν ορμόνες. Αν και υπάρχουν οκτώ κύριοι ενδοκρινείς αδένες διάσπαρτοι σε όλο το σώμα, εξακολουθούν να θεωρούνται ένα σύστημα επειδή έχουν παρόμοιες λειτουργίες, παρόμοιους μηχανισμούς επιρροής και πολλές σημαντικές αλληλεπιδράσεις.
Μερικοί αδένες έχουν επίσης μη ενδοκρινικές περιοχές που έχουν λειτουργίες διαφορετικές από την έκκριση ορμονών. Για παράδειγμα, το πάγκρεας έχει ένα σημαντικό εξωκρινές τμήμα που εκκρίνει πεπτικά ένζυμα και ένα ενδοκρινικό τμήμα που εκκρίνει ορμόνες. Οι ωοθήκες και οι όρχεις εκκρίνουν ορμόνες και παράγουν επίσης τα ωάρια και το σπέρμα. Ορισμένα όργανα, όπως το στομάχι, τα έντερα και η καρδιά, παράγουν ορμόνες, αλλά η κύρια λειτουργία τους δεν είναι η έκκριση ορμονών.
Οι ενδικρινείς αδένες που ανήκουν στην αρμοδιότητα του γενικού χειρουργού και παρουσιάζουν ιδιαίτερο χειρουργικό ενδιαφέρον είναι ο θυρεοειδής και οι παραθυρεοειδείς αδένες καθώς και τα επινεφρίδια. Οι χειρουργικές παθήσεις του παγκρέατος (αδένας με μικτή ενδο- και εξωκρινική λειτουργία) παρουσιάζονται εδώ.
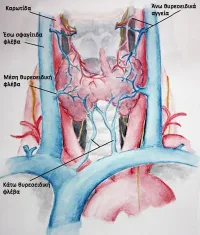
Ο θυρεοειδής αδένας
βρίσκεται στην πρόσθια τραχηλική χώρα και είναι υπεύθυνος για την έκκριση ορμονών πολύ σημαντικών για τη λειτουργία του οργανισμού. Οι ορμόνες που εκκρίνονται από το θυρεοειδή αδένα είναι:
- Θυροξίνη και τριίωδοθυρονίνη (Τ4 και Τ3), οι οποίες ρυθμίζουν το μεταβολισμό και τις ενεργειακές ανάγκες και καύσεις του οργανισμού
- Καλσιτονίνη, η οποία συμμετέχει στο μεταβολισμό και τη ρύθμιση του ασβεστίου στον οργανισμό.
Τι είναι η βρογχοκήλη;
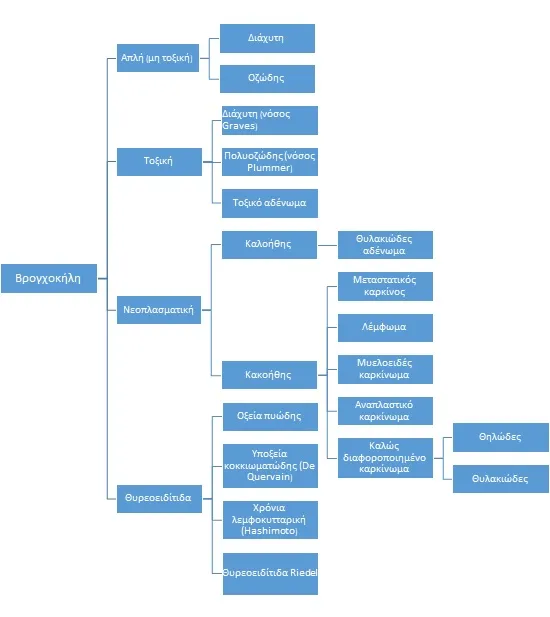
Ως βρογχοκήλη ορίζεται κάθε διόγκωση του θυρεοειδούς αδένα ανεξαρτήτως αιτιολογίας και ύπερ- ή υπολειτουργίας αυτού (δηλαδή μία βρογχοκήλη μπορεί να συνοδεύεται από ύπερ- ή υποθυρεοειδισμό).
Μία βρογχοκήλη μπορεί να οφείλεται σε πληθώρα διαφορετικών παθολογικών καταστάσεων:
Με ποια συμπτώματα εμφανίζονται οι παθήσεις του θυρεοειδούς αδένα;
Τα σημεία και τα συμπτώματα των παθήσεων του θυρεοειδούς αδένα σχετίζονται αφενός με τη διόγκωση του αδένα, αφετέρου με τη διαταραχή της λειτουργικής του κατάστασης (ύπερ- ή υποθυρεοειδισμός):
- ΣΗΜΕΙΑ ΚΑΙ ΣΥΜΠΤΩΜΑΤΑ ΑΠΟ ΤΗ ΔΙΟΓΚΩΣΗ ΤΟΥ ΘΥΡΕΟΕΙΔΟΥΣ ΑΔΕΝΑ ΣΤΟΝ ΤΡΑΧΗΛΟ (ΛΑΙΜΟ):
- Δυσφαγία (δυσκολία στην κατάποση) από συμπίεση του οισοφάγου
- Δύσπνοια (δυσκολία στην αναπνοή) από συμπίεση της τραχείας
- Βράγχος φωνής από διήθηση νεύρων της περιοχής (συνήθως καρκίνος)
- Άλλες διογκώσεις της περιοχής (λεμφαδένες)
- ΣΗΜΕΙΑ ΚΑΙ ΣΥΜΠΤΩΜΑΤΑ ΥΠΕΡΘΥΡΕΟΕΙΔΙΣΜΟΥ (ΥΠΕΡΛΕΙΤΟΥΡΓΙΑΣ ΤΟΥ ΑΔΕΝΑ):
- Νευρικότητα, ευερεθιστότητα, αλλαγές στη συμπεριφορά
- Ταχυκαρδία, αίσθημα παλμών
- Απώλεια βάρους παρά την αυξημένη όρεξη
- Εύθραυστα νύχια και τρίχες
- Ζεστά και υγρά άκρα
- Διάρροια
- Μυϊκή αδυναμία
- Τρόμος (τρέμουλο των άκρων)
- Δυσανεξία στη ζέστη
- Απώλεια σεξουαλικής επιθυμίας
- Αλλαγές εμμήνου ρύσεως στις γυναίκες
- Παθήσεις των οφθαλμών
- Οίδημα κάτω άκρων (πρήξιμο)
- ΣΗΜΕΙΑ ΚΑΙ ΣΥΜΠΤΩΜΑΤΑ ΥΠΟΘΥΡΕΟΕΙΔΙΣΜΟΥ (ΥΠΟΛΕΙΤΟΥΡΓΙΑΣ ΤΟΥ ΑΔΕΝΑ):
- Βραδύτητα, εύκολη κόπωση, αδιαθεσία
- Υπνηλία
- Βραδυκαρδία
- Επιδείνωση δυνατότητας ομιλίας
- Επιβράδυνση κάθε νοητικής και σωματικής λειτουργίας
- Κεφαλαλγία
- Αναιμία
- Δυσανεξία στο κρύο
- Αύξηση σωματικού βάρους παρά την πτωχή όρεξη
- Δυσκοιλιότητα
- Κατάθλιψη, ψύχωση
- Ψυχρό, ξηρό και πεπαχυσμένο δέρμα
- Αλλαγές στην εμφάνιση (¨φουσκωμένα¨ μάτια)
- Μείωση της σεξουαλικής επιθυμίας
- Αλλαγές εμμήνου ρύσεως στις γυναίκες
Πως γίνεται η διάγνωση των παθήσεων του θυρεοειδούς;
Συνήθως, ο ιατρός στον οποίο πρώτα απευθύνεται ο ασθενής είναι ειδικός παθολόγος ή ενδοκρινολόγος. Η διαγνωστική διαδικασία ξεκινάει πάντα με την εκτίμηση του ιστορικού και την κλινική εξέταση.
Η πρώτη εξέταση είναι αιματολογική και αφορά τον προσδιορισμό στο αίμα μίας ορμόνης, της TSH. Από εκεί και πέρα η διαγνωστική προσέγγιση των παθήσεων του θυρεοειδούς μπορεί να απαιτήσει μία σειρά αιματολογικών και ορμονολογικών εξετάσεων. Ο απεικονιστικός έλεγχος μπορεί να περιλάβει το υπερηχογράφημα και το σπινθηρογράφημα. Τελικώς μπορεί να απαιτηθεί βιοψία αναρρόφησης δια λεπτής βελόνης (FNA). Σε αυτή την περίπτωση, ο θυρεοειδής αδένας παρακεντάται με μία λεπτή βελόνη και το υλικό που λαμβάνεται αποστέλλεται για κυτταρολογική εξέταση. Η όλη διαδικασία είναι ανώδυνη, ακίνδυνη και πραγματοποιείται στο εξωτερικό ιατρείο της κλινικής μέσα σε λίγα λεπτά.
Ποιες παθήσεις του θυρεοειδούς πρέπει να χειρουργούνται και πότε;
Ο καρκίνος σαφώς και πρέπει να χειρουργείται άμεσα. Ο καρκίνος του θυρεοειδούς αφορά το 5% περίπου των όζων. Με τον όρο καρκίνος του θυρεοειδούς αναφερόμαστε σε μία ομάδα διαφόρων υποτύπων, οι οποίοι διακρίνονται σε δύο βασικές κατηγορίες:
- Οι καλώς διαφοροποιημένοι θυρεοειδικοί καρκίνοι, έχουν συνήθως πολύ καλή εξέλιξη με την απαιτούμενη θεραπεία. Σε αυτή την κατηγορία περιλαμβάνονται το θηλώδες καρκίνωμα (σπάνιες μεταστάσεις, πιθανή εμπλοκή τραχηλικών λεμφαδένων), το θυλακιώδες καρκίνωμα (πιο πιθανές οι μεταστάσεις σε σχέση με το θηλώδες, σπάνια εμπλοκή τραχηλικών λεμφαδένων) και το μυελοειδές καρκίνωμα (συχνά συνυπάρχει στο πλαίσιο κι άλλων ενδοκρινικών διαταραχών).
- Οι κακώς διαφοροποιημένοι θυρεοειδικοί καρκίνοι περιλαμβάνουν το αναπλαστικό καρκίνωμα (εξαιρετικά επιθετικό με κακή πρόγνωση και συνήθως δεν επιδεχεται χειρουργική παρέμβαση).
Σε ό,τι αφορά τις καλοήθεις παθήσεις του θυρεοειδούς, η ένδειξη για ολική ή μερική θυρεοειδεκτομή τίθεται με τη σύμφωνη γνώμη ενδοκρινολόγου και χειρουργού. Η απόφαση για θυροειδεκτομή μπορεί να ληφθεί μετά από χρόνια προσπάθεια φαρμακευτικής αντιμετώπισης της νόσου: για λόγους αισθητικούς, νόσους που προδιαθέτουν για τον καρκίνο (π.χ. θυρεοειδίτιδα Hashimoto που μπορεί να καταλήξει σε λέμφωμα), διαγνωστικά διλήμματα, υπερθυρεοειδισμό που δεν ελέγχεται (Graves, Plummer, Τοξικό αδένωμα) ή χρόνια νόσο που έχει προκαλέσει μή αναστρέψιμες αλλοιώσεις στον αδένα.
Πως γίνεται η θυρεοειδεκτομή;
Η επέμβαση της θυρεοειδεκτομής
διενεργείται υπό γενική αναισθησία, μέσω μίας μικρής τομής (4-5 cm) στον τράχηλο του ασθενούς, η οποία γίνεται με τέτοιο τρόπο ώστε να ¨κρύβεται¨ στις φυσιολογικές πτυχές του δέρματος και η συρραφή του τραύματος γίνεται με ενδοδερμική ραφή (ραφή πλαστικής χειρουργικής). Η θυρεοειδεκτομή αποτελεί μια επέμβαση με πολύ μικρή νοσηρότητα, διάρκεια νοσηλείας και ανεπαίσθητο μετεγχειρητικό πόνο. Εφόσον απαιτείται λεμφαδενικός καθαρισμός σε περίπτωση καρκίνου, αυτός γίνεται μέσω της ίδιας τομής η οποία ¨μεγαλώνει¨ κατά λίγα cm.
Για την επέμβαση μπορεί να χρησιμοποιηθεί ειδικός νευροδιεγέρτης, ένα εργαλείο που διευκολύνει την αναγνώριση και την προστασία των νεύρων της περιοχής.
Ο ασθενής συνήθως εξέρχεται της κλινικής εντός 24ώρου.
Μετά το χειρουργείο ο ασθενής συνεχίζει να παρακολουθείται ανά διαστήματα από τον ενδοκρινολόγο και το χειρουργό του και ως επί το πλέιστον χρειάζεται να λαμβάνει θεραπεία υποκατάστασης θυρεοειδικών ορμονών (1 χάπι κάθε πρωί).
Υπάρχουν επιπλοκές της θυρεοειδεκτομής;
Λόγω της πολύπλοκης ανατομίας της περιοχής, υπάρχει η πιθανότητα τραυματισμού νεύρων, των παραθυρεοειδών αδένων, ή άλλων δομών. Η άψογη γνώση της ανατομίας της περιοχής, οι λεπτοί χειρουργικοί χειρισμοί και η χρήση των πλέον σύγχρονων εργαλείων (ειδικός νευροδιεγέρτης, ενεργειακά αιμοστατικά εργαλεία) έχουν συμβάλλει ώστε να μη συναντήσουμε τέτοιες επιπλοκές στην εώς τώρα πορεία της ομάδος μας.
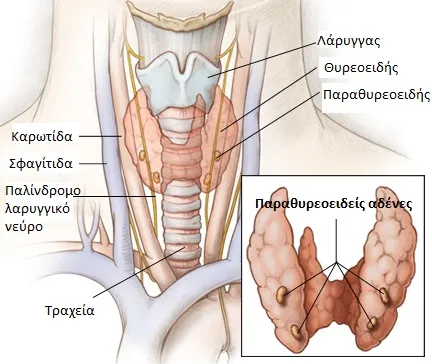
Οι παραθυρεοειδείς αδένες
είναι μικροί (συνολικό βάρος 100-140 mg) και βρίσκονται στον τράχηλο, στην οπίσθια επιφάνεια του θυρεοειδούς αδένα. Στο 90% των ασθενών είναι 4, αλλά μπορεί να είναι λιγότεροι ή και περισσότεροι.
Ποια είναι η λειτουργία των παραθυρεοειδών αδένων;
Οι παραθυρεοειδείς αδένες συμμετέχουν στη ρύθμιση του ασβεστίου στον οργανισμό εκκρίνοντας μία ορμόνη, την παραθορμόνη.
Το ασβέστιο του οργανισμού φτάνει συνολικά τα 1000-1250 gr. 99% αυτού του ποσού είναι καθηλωμένο στα οστά. Οι φυσιολογικές τιμές του ασβεστίου στο αίμα είναι 9-11 mg/dl. Το ασβέστιο εκτός από τη δομική του χρήση στα οστά, παίζει σημαντικότατο ρόλο και σε πολλές άλλες φυσιολογικές λειτουργίες του οργανισμού.
Η παραθορμόνη ρυθμίζει τη συγκέντρωση του ασβεστίου στο αίμα δρώντας στα οστά (αυξάνει την απελευθέρωση) και στους νεφρούς (αυξάνει την επαναρρόφηση).
Τι είναι ο υπερπαραθυρεοειδισμός;
Ο όρος υπερπαραθυρεοειδισμός, αναφέρεται στην υπερβολική έκκριση παραθορμόνης. Μπορέι να είναι πρωτοπαθής (να αφορά δηλαδή πάθηση των παραθυρεοειδών αδένων) ή δευτεροπαθής και τριτοπαθής (να αφορά δηλαδή μία αντίδραση των παραθυρεοειδών αδένων σε άλλες παθήσεις, κυρίως Χρόνια Νεφρική Ανεπάρκεια). Υπάρχει βέβαια η πιθανότητα, η επιπλέον παραθορμόνη να εκκρίνεται έκτοπα (αλλού, εκτός των παραθυρεοειδών αδένων) από κάποιον καρκίνο (πνεύμονα, ήπατος, νεφρού κ.α).
Ο πρωτοπαθής υπερπαραθυρεοειδισμός αποτελεί τη συχνότερη αιτία υπερασβεστιαιμίας στο γενικό πληθυσμό. Αφορά συνήθως γυναίκες άνω των 45 ετών.
Η αυτόνομη έκκριση παραθορμόνης από τους παραθυρεοειδείς αδένες μπορεί να οφείλεται σε:
- 80-85% μονήρες αδένωμα (ένας μοναδικός καλοήθης όγκος σε έναν παραθυρεοειδή αδένα)
- 12% υπερπλασία 4 αδένων (αύξηση του όγκου και της λειτουργικότητας και των 4 παραθυρεοειδων αδένων)
- 1% καρκίνος
- 3% πολλαπλά αδενώματα (πολλαπλοί καλοήθεις όγκοι σε περισσότερους του ενός παραθυρεοειδείς αδένες).
Ποια είναι τα συμπτώματα του υπερπαραθυρεοειδισμού;
Τα συμπτώματα οφείλονται στην αύξηση της παραθορμόνης και στην επακόλουθη αύξηση του ασβεστίου και μείωση του φωσφόρου στο αίμα. Εξαιτίας της μεγάλης σημασίας του ασβεστίου για όλο τον οργανισμό, τα συμπτώματα αφορούν πολλά διαφορετικά συστήματα:
- ΓΑΣΤΡΕΝΤΕΡΙΚΟ: Ανορεξία, απώλεια βάρους, ναυτία, έμετοι, δυσκοιλιότητα, έλκος στομάχου ή/και δωδεκαδακτύλου, παγκρεατίτιδα
- ΜΥΟΣΚΕΛΕΤΙΚΟ: Πόνοι μυών- αρθρώσεων- οστών, αυτόματα κατάγματα οστών, αδυναμία, κόπωση
- ΝΕΦΡΟΙ: Λιθίαση και κολικοί (πέτρα στα νεφρά)
- ΚΑΡΔΙΑΓΓΕΙΑΚΟ: Υπέρταση, αρρυθμίες
- ΚΕΝΤΡΙΚΟ ΝΕΥΡΙΚΟ ΣΥΣΤΗΜΑ: Κεφαλαλγία, απάθεια, νεύρωση, ψύχωση, λήθαργος
- ΔΕΡΜΑ: Κνησμός (φαγούρα).
Πως γίνεται η διάγνωση του υπερπαραθυρεοειδισμού;
Η διαγνωστική διαδικασία, όπως και σε κάθε άλλη περίπτωση, ξεκινάει με τη λήψη ιστορικού και την κλινική εξέταση και συνήθως τίθεται από ενδοκρινολόγο.
Απαιτούνται επιπλέον ορισμένες απλές εξετάσεις αίματος και ούρων (ασβέστιο αίματος και ούρων, φώσφορος και παραθορμόνη αίματος).
Εφόσον από τις προηγούμενες εξετάσεις επιβεβαιωθεί ο υπερπαραθυρεοειδισμός, ακολουθεί η ακτινογραφία θώρακος ώστε να αποκλειστεί το ενδεχόμενο του καρκίνου του πνεύμονα.
Τελικά διενεργείται υπέρηχος τραχήλου και σπινθηρογράφημα SESTAMIBI (99Tc-MIBI). Αυτές οι εξετάσεις είναι πάντα απαραίτητες ώστε να εντοπιστεί ποιός από τους παραθυρεοειδείς αδένες πάσχει. Με αυτόν τον τρόπο αποφεύγονται περιττοί χειρουργικοί χειρισμοί μειώνοντας το χρόνο της επέμβασης, το εγχειρητικό τραύμα και τις πιθανές επιπλοκές.
Η διάκριση ανάμεσα σε έναν καλοήθη όγκο (αδένωμα) και έναν καρκίνο του παραθυρεοειδούς πολλές φορές δεν μπορεί να γίνει προεγχειρητικά, εκτός και αν ο καρκίνος βρίσκεται σε προχωρημένο στάδιο.
Πως θεραπεύεται ο υπερπαραθυρεοειδισμός;
Ο μόνος αποτελεσματικός τρόπος θεραπείας του πρωτοπαθούς υπερπαραθυρεοειδισμού είναι η χειρουργική αφαίρεση του πάσχοντος αδένα. Εάν υπάρχει υπερπλασία όλων των παραθυρεοειδών, τότε αφαιρούνται 3½ αδένες. Ο εναπομείνας μισός παραθυροειδής αδένας μπορεί να μαρκαριστει και να αφεθεί στη θέση του στον τράχηλο ή να τοποθετηθεί στο βραχίονα του ασθενούς, ώστε να υπάρχει ευκολότερη πρόσβαση εφόσον χρειαστεί στο μέλλον.
Η χειρουργική παραθυρεοειδεκτομή
διενεργείται υπό γενική αναισθησία, με τομή ίδια με αυτή των χειρουργείων του θυρεοειδούς αδένα. Η χειρουργική τομή γίνεται με τέτοιο τρόπο ώστε να ¨κρύβεται¨ στις φυσιολογικές πτυχές του δέρματος και η συρραφή του τραύματος γίνεται με ενδοδερμική ραφή (ραφή πλαστικής χειρουργικής).
Ο ασθενής παίρνει εξιτήριο από την κλινική, συνήθως εντός 24ώρου. Μετά το χειρουργείο, το ασβέστιο του αίματος προσροφάται από τα οστά προκαλώντας μία παροδική και αναμενόμενη υποασβεστιαιμία. Εαν ο ασθενής παρουσιάζει συμπτώματα εξαιτίας της υποασβεστιαιμίας και παρά των συμπληρωμάτων ασβεστίου που λαμβάνει από το στόμα, η νοσηλεία μπορεί να παραταθεί για λίγες ημέρες παραπάνω και μέχρι να αποκατασταθεί η φυσιολογική ισορροπία του ασβεστίου.
Υπάρχουν επιπλοκές της παραθυρεοειδεκτομής;
Ναι, όπως σε κάθε χειρουργική επέμβαση, αλλά είναι εξαιρετικά σπάνιες. Αφορούν τον τραυματισμό νεύρων της περιοχής, που μπορεί να οδηγήσει σε προσωρινή ή σπανιότερα μόνιμη αλλαγή του τόνου της φωνής, καθώς και προβλήματα από το αναπνευστικό.
Ο μετεγχειρητικός υποπαραθυρεοειδισμός έιναι σχετικά σπάνιος ειδικά εάν έχουν γίνει πριν το χειρουργείο οι κατάλληλες εξετάσεις εντοπισμού. Οφείλεται στην αφαίρεση ή την καταστροφή όλων των παραθυρεοειδών αδένων.
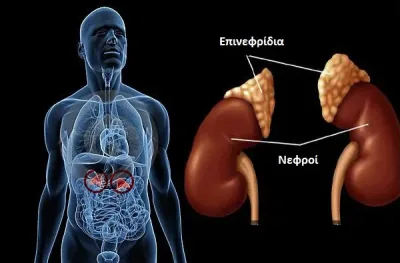
Τα επινεφρίδια
(δεξιό και αριστερό) είναι ενδοκρινείς αδένες, οι οποίοι εδράζονται ο καθένας πάνω από τον αντίστοιχο νεφρό. Φυσιολογικά το κάθε επινεφρίδιο ζυγίζει περί τα 5 gr και έχει διαστάσεις 5 x 3 x 1 cm. Έχουν πολύ πλούσια αιμάτωση.
Ποια είναι η φυσιολογική λειτουργία των επινεφριδίων;
Τα επινεφρίδια αποτελούνται από δύο τμήματα, το μυελό και τον φλοιό. Οι ξεχωριστές αυτές περιοχές περιέχουν διαφορετικά κύτταρα και εκκρίνουν ορμόνες με διαφορετικές λειτουργίες, οι οποίες παρουσιάζονται απλουστευμένα στον πίνακα:
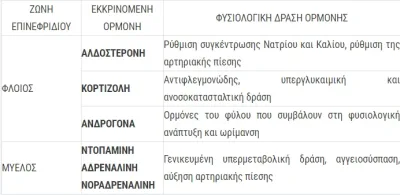
Γίνεται λοιπόν κατανοητό πως η δυσλειτουργία των επινεφριδίων και η διαταραχή της ορμονικής έκκρισης δημιουργεί σοβαρά λειτουργικά προβλήματα στον ανθρώπινο οργανισμό.
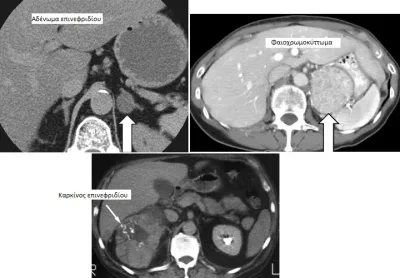
Ποιες παθήσεις των επινεφριδίων θεραπεύονται χειρουργικά;
Οι χειρουργικές παθήσεις των επινεφριδίων είναι αυτές που οφείλονται σε υπερέκκριση κάποιας ορμόνης από έναν καλοήθη ή κακοήθη όγκο ενός επινεφριδίου. Ανάλογα με την ορμόνη που εκκρίνεται ανεξέλεγκτα είναι και τα συμπτώματα, ενώ δεν είναι σπάνιο κάποιος επινεφριδικός όγκος να παράγει περισσότερες από μία ορμόνες.
Χειρουργικού ενδιαφέροντος είναι επίσης οι όγκοι των επινεφριδίων οι οποίοι δεν παράγουν κάποια ορμόνη και άρα δεν προκαλούν γενικευμένα συμπτώματα. Αυτοί οι όγκοι ονομάζονται τυχαιώματα, επειδή συνήθως ανευρίσκονται τυχαία.
ΣΥΝΔΡΟΜΟ CUSHING:
Πρόκειται για υπερέκκριση κορτιζόλης από όγκους των επινεφριδίων.
Τα σημεία και τα συμπτώματα της νόσου οφείλονται στη δράση της κορτιζόλης και είναι:
- Κεντρική παχυσαρκία (ανακατανομή λίπους, ¨πανσεληνοειδές προσωπείο¨, ¨αυχένας βουβάλου¨)
- Μυϊκή ατροφία
- Δέρμα (λεπτό, εύθρυπτο, κυανέρυθρες και πλατιές ραβδώσεις, ακμή, υπερτρίχωση, καθυστερημένη επούλωση)
- Έντονη οστεοπόρωση
- Υπέρταση
- Υπεργλυκαιμία (διαβήτης)
- Υποκαλιαιμία
- Νευρολογικές και ψυχιατρικές διαταραχές
- Διαταραχές εμμήνου ρύσεως, ανικανότητα, ελάττωση libido
ΣΥΝΔΡΟΜΟ CONN:
Υπερέκκριση αλδοστερόνης από καλοήθεις όγκους επινεφριδίων.
Τα σημεία και συμπτώματα σχετίζονται με τη δράση της αλδοστερόνης:
- Αρτηριακή υπέρταση
- Κεφαλαλγία
- Μυϊκή αδυναμία και μυϊκοί σπασμοί
- Πολυουρία και πολυδιψία
ΑΡΡΕΝΟΠΟΙΗΤΙΚΟΙ Ή ΘΗΛΕΟΠΟΙΗΤΙΚΟΙ ΟΓΚΟΙ:
Προκαλούν πρώιμη εμφάνιση στα παιδιά και μεταβολή στους ενηλίκους των δευτερογενών χαρακτήρων του φύλου (τριχοφυΐα γενικά και ειδικά του εφήβαιου, σωματική διάπλαση και ανάπτυξη, χροιά φωνής, ανάπτυξη μαστών κ.α.). Ανάλογα με την ορμόνη που εκκρίνεται και το φύλο του πάσχοντος, ο όγκος μπορεί να θεωρηθεί ισοφυλετικός (επιτείνει τα ¨σωστά¨ χαρακτηριστικά του φύλου) ή ετεροφυλετικός (ενισχύει τα αντίθετα χαρακτηριστικά του φύλου).
ΦΑΙΟΧΡΩΜΟΚΥΤΤΩΜΑ:
Είναι ένας σπάνιος όγκος με ανεξέλεγκτη απελευθέρωση στην κυκλοφορία αδρεναλίνης (και άλλων παρόμοιων ορμονών).
Τα συχνότερα σημεία και συμπτώματα είναι τα εξής:
- Μεγάλη άυξηση της αρτηριακής πίεσης με χαρακτήρα σταθερό ή παροξυσμικό (¨σκαμπανεβάσματα¨)
- Κεφαλαλγία
- Εφιδρώσεις
- Ταχυκαρδία και αίσθημα παλμών
- Άγχος, νευρικότητα
- Ναυτία, έμετοι, ζάλη
- Αδυναμία
- Απώλεια βάρους
- Δύσπνοια
- Δυσανεξία στη ζέστη
- Επιληπτικές κρίσεις
ΤΥΧΑΙΩΜΑ:
Ανενεργείς όγκοι, οι οποίοι ανευρίσκονται σε ποσοστό περίπου 2% σε αξονικές τομογραφίες που γίνονται για άλλους λόγους. Οι όγκοι αυτοί μπορεί να είναι καλοήθεις ή κακοήθεις και η ορθή αντιμετώπισή τους εξαρτάται από το μέγεθός τους και την ηλικία του ασθενούς.
- Όγκος > 6 cm πρέπει να αφαιρείται σε όλους τους ασθενείς
- Όγκος < 3 cm παρακολουθείται στενά και αφαιρείται εφόσον αλλάξει κάτι
- Όγκος > 3 cm σε ασθενή < 50 ετών πρέπει να αφαιρείται
- Όγκος > 3 cm σε ασθενή >50 ετών παρακολουθείται στενά και αφαιρείται αν χρειαστεί
Πως γίνεται η διάγνωση των παθήσεων των επινεφριδίων;
Η διάγνωση βασίζεται στη συμπτωματολογία και την κλινική υποψία ειδικού ενδοκρινολόγου ιατρού.
Η επιβεβαίωση της διάγνωσης απαιτεί σειρά εξετάσεων αίματος και ούρων.
Εφόσον η διάγνωση επιβεβαιωθεί, ακολουθεί ο εντοπισμός του όγκου για τον οποίο εκτός από αξονική ή/και μαγνητική τομογραφία συχνά χρειάζεται και σπινθηρογράφημα.
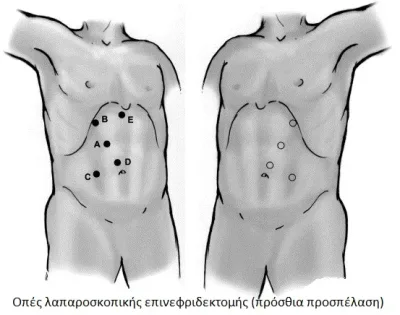
Πως γίνεται η επέμβαση της επινεφριδεκτομής;
Πριν την επέμβαση οφείλει να γίνει σαφής εντοπισμός του όγκου και προεγχειρητικός σχεδιασμός. Σε περιπτώσεις λειτουργικών όγκων (φαιοχρωμοκύττωμα, σύνδρομο Conn) χρειάζεται συχνα προεγχειρητική φαρμακευτική αγωγή, ώστε να οδηγηθεί ο ασθενής στο χειρουργείο με τις καλύτερες δυνατές συνθήκες και αφού έχουν διορθωθεί στο μέτρο του δυνατού οι διαταραχές που οφείλονται στην ίδια την πάθηση και θέτουν σε κίνδυνο τη ζωή του.
Η σύγχρονη αντιμετώπιση είναι η ρομποτική ή λαπαροσκοπική εκτομή του επινεφριδίου, με τα γνωστά πλεονεκτήματα της ελάχιστα επεμβατικής χειρουργικής.
Σε πολύ μεγάλους όγκους και κυρίως στην περίπτωση φαιοχρωμοκυττώματος μπορεί να προτιμηθεί μία κλασική ανοικτή προσέγγιση.
Ο ασθενής παίρνει εξιτήριο από την κλινική εντός λίγων ημερών και η συμπληρωματική φαρμακευτική αγωγή (αν χρειάζεται) ρυθμίζεται από το θεράποντα ενδοκρινολόγο.
Ποιες είναι οι πιθανές επιπλοκές της επινεφριδεκτομής;
Μεγάλης σημασίας είναι ο έλεγχος των αγγείων (φλέβες) του επινεφριδίου στα πρώτα στάδια της επέμβασης ώστε να διακοπεί άμεσα η ροή των παραγόμενων από τον όγκο ορμονών προς την κυκλοφορία. Αυτή η διαδικασία ενέχει τον κίνδυνο αιμορραγίας κυρίως στη δεξιά πλευρά, λόγω της ανατομίας του δεξιού επινεφριδίου.
Άλλες επιπλοκές αφορούν τον τραυματισμό γειτονικών δομών και οργάνων αλλά είναι λιγότερο συχνές.

