Χειρουργική μαστού
Ο χειρουργός καλείται συχνά να αξιολογήσει προβλήματα σχετιζόμενα με το μαστό. Κάθε σύμπτωμα του μαστού οφείλει να διερευνάται ξεχωριστά με στόχο τη διάγνωση και τη θεραπεία ή τον καθησυχασμό της ασθενούς εφόσον πρόκειται για καλοήθη πάθηση. Μεγάλη βαρύτητα έχει επίσης η προτροπή της ασθενούς να ακολουθήσει το ενδεδειγμένο πρόγραμμα παρακολούθησης (κλινική εξέταση, μαστογραφία).
Οι παθήσεις του μαστού αποτελούν κεφάλαιο της χειρουργικής ιδιαιτέρου ενδιαφέροντος, εξαιτίας:
1. Της τεράστιας σημασίας της πρώιμης διάγνωσης.
2. Της μεγάλης ανησυχίας της ασθενούς, που απορρέει από τη γνώση ότι ο καρκίνος του μαστού είναι μία συχνή πάθηση (η συχνότερη κακοήθεια στις γυναίκες, περίπου 1/8-10 γυναίκες αναπτύσσει καρκίνο του μαστού).
3. Των ψυχολογικών προβλημάτων, των διαταραχών στις διαπροσωπικές σχέσεις και στη φυσιολογική σεξουαλική ζωή που προκαλεί ο φόβος της αισθητικής δυσμορφίας μετά από μία επέμβαση στο μαστό (γεγονός το οποίο μπορεί να ίσχυε στο παρελθόν, όχι όμως και σήμερα που οι επανορθωτικές επεμβάσεις έχουν εξαιρετικό αισθητικό αποτέλεσμα).
Αυτοεξετάζομαι ανά τακτά διαστήματα και δεν “πιάνω” τίποτα, άρα δεν κάνω τίποτα παραπάνω;
Όχι. Αντίθετα με την κοινή πεποίθηση, σοβαρές τυχαιοποιημένες μελέτες απέτυχαν να αποδείξουν βελτίωση της επιβίωσης από τον καρκίνο του μαστού σε πληθυσμούς γυναικών εκπαιδευμένων στην αυτοεξέταση. Παρόλα αυτά η αυτοεξέταση ενθαρρύνεται πάντα και σε όλες τις γυναίκες.
Κάθε γυναίκα θα πρέπει, σύμφωνα με τις οδηγίες του ιατρού της, να υποβάλεται στον καθιερωμένο προσυμπτωματικό έλεγχο για τον καρκίνο του μαστού.
Ποιες είναι οι σύγχρονες οδηγίες για τον προσυμπτωματικό έλεγχο του μαστού;
Ο προσυμπτωματικός έλεγχος (screening) περιλαμβάνει:
1. Τακτική αυτοεξέταση.
2. Κλινική εξέταση από ειδικό χειρουργό ανά 3 έτη, σε γυναίκες ηλικίας από 20 – 40 ετών.
3. Ετήσιος κλινικός έλεγχος από την ηλικία των 40 ετών.
4. Ετήσια μαστογραφία από την ηλικία των 39 – 40 ετών (εδώ οι απόψεις διίστανται και πολλοί προτέινουν μαστογραφικό έλεγχο ανά 2ετία για τις ηλικίες 40 -50 και ετήσιο από 50 και άνω).
* Εφόσον υπάρχουν ευρήματα, ο έλεγχος τροποποιείται ανάλογα με αυτά.
* Σε γυναίκες που έχουν συγγενείς πάσχουσες από καρκίνο του μαστού, ο έλεγχος είναι πιο αυστηρός και ξεκινάει σε ηλικία κατά 10 έτη μικρότερη από την ηλικία διάγνωσης του καρκίνου του μαστού της συγγενούς τους. Η κλινική εξέταση πραγματοποιείται σε διαστήματα μικρότερα του έτους (συνήθως ανά 6 μήνες).
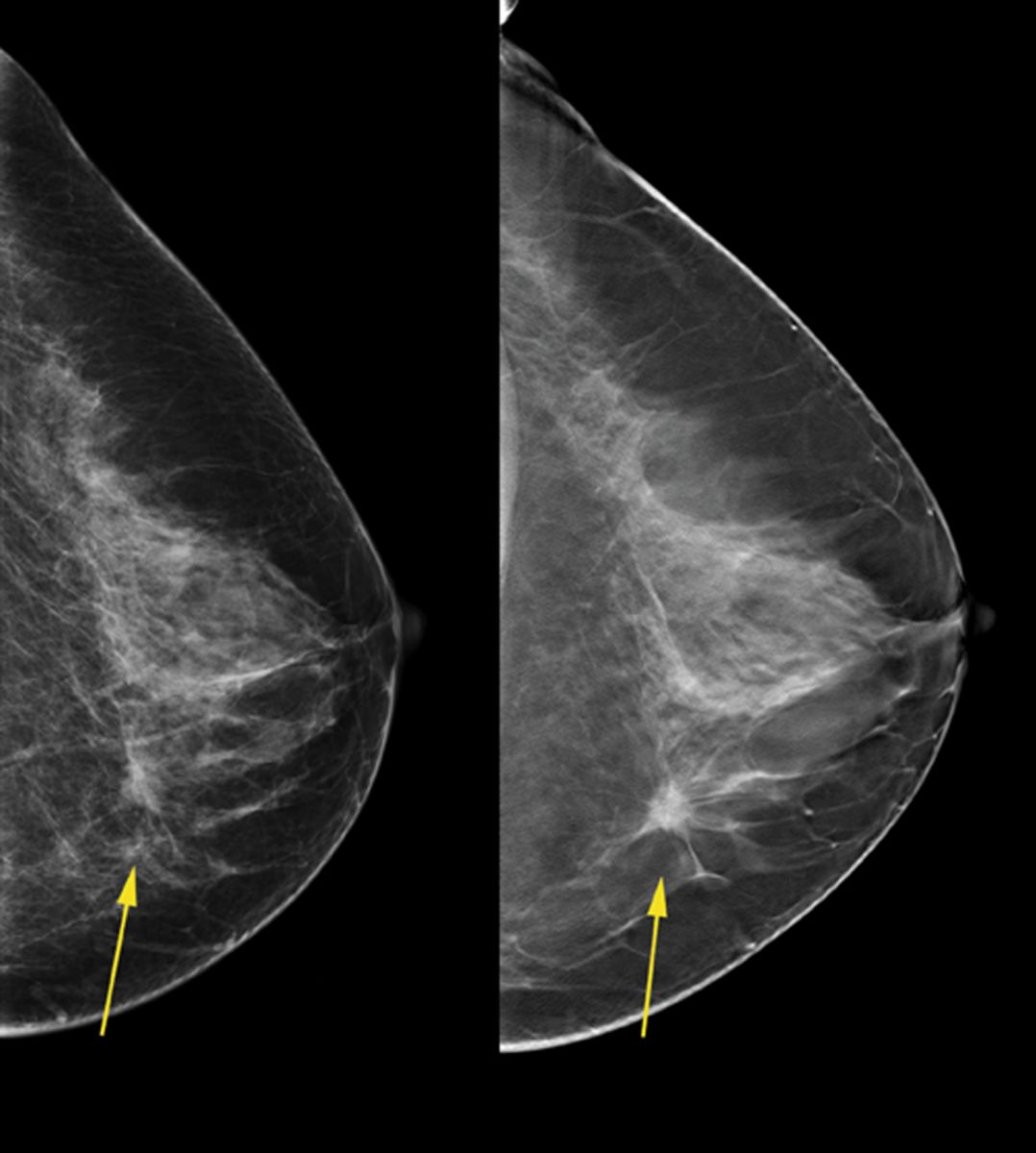
Με τη μαστογραφία “παίρνω” πολλή ακτινοβολία;
Η κάθε απεικονιστική εξέταση έχει τις ενδείξεις και τους περιορισμούς της.
Η μαστογραφία έχει ακτινοβολία πολύ χαμηλής δόσης, η οποία δεν ενοχοποιείται για τη δημιουργία άλλων νόσων – προβλημάτων. Είναι σε θέση να αποκαλύψει ύποπτες περιοχές ή ογκίδια μεγέθους από 4 mm και άνω, δηλαδή περίπου 2 χρόνια πριν αυτά γίνουν εμφανή στην κλινική εξέταση (ψηλάφηση).
Το υπερηχογράφημα βοηθάει στη διαγνωστική διερεύνηση μίας ψηλαφητής μάζας (είναι κυστική ή συμπαγής, τί αγγείωση έχει). Χρησιμοποιείται επίσης συχνά σε νεαρές γυναίκες με ¨πυκνούς¨ μαστούς. Η σημαντικότερη όμως χρήση του υπερηχογραφήματος είναι ο προεγχειρητικός εντοπισμός μίας μη ψηλαφητής μάζας. Αψηλάφητες ύποπτες περιοχές του μαστού δεν πρέπει να αφαιρούνται ποτέ χωρίς προεγχειρητικό εντοπισμό, γιατί τότε πολύ απλά η αφαίρεση του τμήματος γίνεται τυχαία (πράγμα απαράδεκτο).
Η μαγνητική τομογραφία έχει ένδειξη είτε μετά από επεμβάσεις πλαστικής, είτε μετά από παλαιές επεμβάσεις στο μαστό οπότε ουλές δυσχεραίνουν τη διάγνωση. Χρησιμοποιείται επίσης ως εναλλακτική της αξονικής τομογραφίας για τη σταδιοποίηση βεβαιωμένου καρκίνου του μαστού.
Είμαι ηλικίας άνω των 40, έκανα μαστογραφία, τώρα τί κάνω;
Η κάθε εξέταση από μόνη της μπορεί να σημαίνει πολλά ή και τίποτα. Μία ¨σωστή¨ μαστογραφία εξετάζεται από τον εξειδικευμένο ακτινολόγο, τα ευρήματά της περιγράφονται αναλυτικά και συγκριτικά με προηγούμενες (εφόσον υπάρχουν) και τα ευρήματα κατατάσσονται με βάση την ταξινόμηση BIRADS (Breast Imaging Reporting and Data System):
|
ΚΑΤΗΓΟΡΙΑ BIRADS |
ΕΥΡΗΜΑΤΑ |
ΣΥΝΙΣΤΩΜΕΝΕΣ ΕΝΕΡΓΕΙΕΣ |
ΚΙΝΔΥΝΟΣ ΚΑΚΟΗΘΕΙΑΣ |
|
0 |
Ανεπαρκής εξέταση |
Περαιτέρω ακτινολογικός έλεγχος |
Άγνωστος |
|
1 |
Φυσιολογική εξέταση χωρίς ευρήματα |
Τυπική παρακολούθηση |
– |
|
2 |
Καλοήθη ευρήματα |
Τυπική παρακολούθηση |
– |
|
3 |
Πιθανώς καλοήθη |
Επαγρύπνιση, επανάληψη απεικόνισης σε 6 μήνες |
2% |
|
4 |
Πιθανώς κακοήθη |
Βιοψία |
Ποικίλλει ευρέως |
|
5 |
Εντόνως ενδεικτικά κακοήθειας |
Βιοψία |
>95% |
|
6 |
Γνωστή κακοήθεια επιβεβαιωμένη με βιοψία |
||
Τα ευρήματα της μαστογραφίας αξιολογούνται από το χειρουργό σε συνδυασμό με το ιστορικό, τους παράγοντες κινδύνου και τα ευρήματα της κλινικής εξέτασης. Εφόσον χρειάζεται βιοψία μίας ύποπτης περιοχής αυτή μπορεί να γίνει με αναρρόφηση δια λεπτής βελόνης (FNA), βιοψία δια κόπτουσας βελόνης (core biopsy) ή/και ανοικτά (χειρουργικά δηλαδή) συνήθως με τοπική αναισθησία. Η επιλογή της μεθόδου βιοψίας εξαρτάται από διάφορους παράγοντες, όπως η εντόπιση της βλάβης, το μέγεθός της, το αν είναι ψηλαφητή ή όχι κ.α.
Κατά την αυτοεξέταση έπιασα ένα ογκίδιο στο μαστό μου, τί έχω;
Δύσκολο να πει κανείς με βεβαιότητα, χωρίς να γίνει πλήρης λήψη ιστορικού και κλινική εκτίμηση από ειδικό χειρουργό. Αναλόγως των ευρημάτων μπορεί να απαιτηθούν περαιτέρω εξετάσεις. Σε γενικές γραμμές πάντως, οι 3 επικρατέστερες τελικές διαγνώσεις ενός ογκιδίου του μαστού είναι:
1. Ινοαδένωμα
2. Ινοκυστική νόσος
3. Καρκίνος.
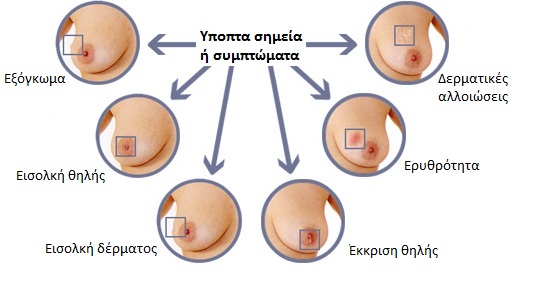
Άλλα ΣΗΜΕΙΑ ΚΑΙ ΣΥΜΠΤΩΜΑΤΑ από το μαστό που οδηγούν συχνά τις γυναίκες στην αναζήτηση εξειδικευμένης ιατρικής συμβουλής είναι:
Πόνος:
οφείλεται συνήθως σε καλοήθεις παθήσεις
Έκκριμα από τη θηλή:
Η αποβολή υγρού από τη θηλή μπορεί να οφείλεται σε διάφορες παθήσεις. Ανησυχητικό για καρκίνο είναι το υγρό που είναι αιματηρό, η έκκρισή του είναι αυτόματη (χωρίς προηγούμενη μάλαξη του μαστού) και προέρχεται από τον ένα μόνο μαστό.
Δερματικές αλλοιώσεις του μαστού (ερυθρότητα, εισολκή θηλής ή δέρματος):
Πρέπει πάντα να γίνεται διερεύνηση. Σε καλοήθεις παθήσεις συνυπάρχει συνήθως πόνος.
Ποιες είναι οι καλοήθεις παθήσεις του μαστού;
Πολλές και διάφορες. Συνοπτικά μόνο οι συνηθέστερες είναι οι παρακάτω:
Υπεράριθμοι μαστοί ή θηλές:
Συγγενής ανωμαλία άνευ ουσιαστικής σημασίας που συνήθως δεν αποτελούν καν αισθητικό πρόβλημα.
Οξεία μαστίτιδα – απόστημα – συρίγγιο:
Οξεία φλεγμονή μικροβιακής αιτιολογίας συνήθως σε θηλάζουσες. Επί αποστήματος χρειάζεται χειρουργική παρέμβαση για την παροχέτευση και τον καθαρισμό του.
Νέκρωση του λίπους:
Σχετικά σπάνια και οφείλεται σχεδόν πάντα σε τραύμα. Η βιοψία συχνά απαιτείται, γιατί κλινικά και απεικονιστικά η πάθηση αυτή προσομοιάζει με τον καρκίνο.
Πορεκτασία:
Διάταση των γαλακτοφόρων πόρων κάτω από τη θηλή. Μπορεί να προκαλεί έκκριση από τη θηλή, δυσμορφία αυτής και ψηλαφητή μάζα. Θεραπεύεται χειρουργικά.
Γαλακτοκήλη:
Απλή κύστη γεμάτη γάλα. Συνήθως σε νεαρές γυναίκες λίγο μετά τη διακοπή της γαλουχίας. Απλή αναρρόφηση με βελόνη του περιεχομένου είναι θεραπευτική.
Νόσος του Mondor:
Επίπονη θρομβοφλεβίτιδα των επιφανειακών φλεβών. Αυτοπεριοριζόμενη και δεν απαιτεί ειδική θεραπεία.
Πυώδης ιδρωταδενίτιδα.
Σμηγματογόνος κύστη του δέρματος του μαστού:
Πρόκειται για ¨σπυράκι¨ του δέρματος, διαφόρου μεγέθους και βαθμού φλεγμονής. Παροχετεύεται ή αφαιρείται χειρουργικά.
Ινοκυστική μαστοπάθεια:
Η πιο συχνή πάθηση του μαστού. Αποτελεί διαταραχή της φυσιολογικής ανάπτυξης και των κυκλικών μεταβολών του μαστού ως αποτέλεσμα της ορμονικής διέγερσης του οργάνου (οιστρογόνα – προγεστερόνη). Αφορά γυναίκες αναπαραγωγικής ηλικίας, ενώ σπανίζει ή υποχωρεί μετά την εμμηνόπαυση. Χαρακτηρίζεται από πόνο, αίσθημα βάρους των μαστών, πολλαπλά αμφοτερόπλευρα οζίδια. Γενικά δεν αποτελεί παράγοντα κινδύνου ανάπτυξης καρκίνου, εκτός από συγκεκριμένες μορφές της που αυξάνουν τον κίνδυνο μέχρι και 5 φορές πάνω από το φυσιολογικό.
Ινοαδένωμα:
Ο συχνότερος καλοήθης όγκος του μαστού. Θεωρείται περισσότερο ως παρέκκλιση της φυσιολογικής ανάπτυξης παρά ως νεόπλασμα. Μπορεί να απαιτηθεί αφαίρεση του ινοαδενώματος για λόγους διαγνωστικούς, αισθητικούς ή απλά για τον καθησυχασμό της ασθενούς.
Ενδοπορικό θήλωμα:
Βλάβη στο εσωτερικό του αυλού κάποιου γαλακτοφόρου πόρου. Μπορεί να προκαλέσει έκκριμα από τη θηλή. Απαραίτητη η μαστογραφία. Θεραπέυεται με τη χειρουργική αφαίρεση του πάσχοντος πόρου.
Φυλλοειδής όγκος:
Συνήθως καλοήθης. Απαιτείται ευρεία τοπική εκτομή.
Πως προχωράω μετά από μαστογραφία και βιοψία μιας ύποπτης περιοχής με θετικό αποτέλεσμα;
Μετά την ιστολογική επιβεβαίωση ύπαρξης καρκίνου, το πρώτο βήμα είναι η σταδιοποίηση της νόσου. Γίνεται λοιπόν έλεγχος με αξονική τομογραφία και σπινθηρογράφημα για να αναδειχθεί η πιθανή παρουσία άλλων εστιών ή μεταστάσεων. Η αλήθεια είναι πως στο Δυτικό κόσμο, όπου οι γυναίκες είναι ενημερωμένες και τηρούν τα προγράμματα προσυμπτωματικού ελέγχου, σπανίως ανευρίσκονται μεταστάσεις, απλούστατα γιατί ο καρκίνος ανακαλύπτεται νωρίς.
Η απόφαση για χειρουργική θεραπεία είναι ένα σύνθετο και καθόλου απλό ζήτημα τόσο για την ασθενή όσο και για το χειρουργό. Ο χειρουργός οφείλει να εξηγήσει στην ασθενή την πάθησή της και να της προτείνει τεκμηριωμένα μία θεραπευτική επιλογή, το σκεπτικό της οποίας πρέπει να καταστήσει κατανοητό στην ίδια την ασθενή. Η καταλληλότερη χειρουργική θεραπεία και ο σωστός σχεδιασμός και συσχετισμός της στο χρόνο με άλλες συμπληρωματικές θεραπευτικές επιλογές (ακτινοβολία ή/και χημειθεραπεία) συζητούνται πάντα στα πλαίσια διεπιστημονικού ογκολογικού συμβουλίου. Ο κάθε ασθενής είναι μοναδικός, όπως μοναδικές είναι η πάθηση (υπάρχουν πολλοί διαφορετικοί ιστολογικοί τύποι του καρκίνου του μαστού) και οι θεραπευτικές απαιτήσεις του. Σε κάθε περίπτωση, προτείνουμε τεκμηριωμένες, ολοκληρωμένες και εξατομικευμένες θεραπευτικές επιλογές.
Μπορεί να αφαιρεθεί ο όγκος χωρίς να αφαιρεθεί ολόκληρος ο μαστός;
Οι λιγότερο ¨ακρωτηριαστικές¨ επεμβάσεις έχουν αποδειχθεί ογκολογικά ισοδύναμες με την κλασική μαστεκτομή, εφόσον διενεργούνται σωστά. Οι χειρουργικές επιλογές είναι η ογκεκτομή (αφαίρεση του όγκου και μίας μικρής περιοχής ¨ασφαλείας¨ γύρω από αυτόν), η τεταρτεκτομή (αφαίρεση του τεταρτημόριου του μαστού το οποίο περιέχει τον καρκίνο). Σε αυτές τις περιπτώσεις η αποκατάσταση γίνεται με τις μεθόδους της ογκοπλαστικής, ώστε να επιτευχθεί το βέλτιστο αισθητικό αποτέλεσμα.
Οι συντηρητικές αυτές επεμβάσεις έχουν ένδειξη στην πλειοψηφία των περιπτώσεων, όχι όμως πάντα. Δεν προτείνουμε συντηρητικές επεμβάσεις όταν αυτές μπορεί να επηρεάσουν την επιθυμητή ριζικότητα του χειρουργείου ή όταν για διάφορους λόγους προβλέπεται ένα μη επιθυμητό μετεγχειρητικό αισθητικό αποτέλεσμα.
Οι ριζικότερες επεμβάσεις είναι η απλή μαστεκτομή (αφαιρείται όλος ο μαζικός αδένας μαζί με μία λωρίδα δέρματος και τη θηλή) και η τροποποιημένη ριζική μαστεκτομή (αφαιρούνται επιπλέον και οι μασχαλιαίοι λεμφαδένες).
Τι είναι ο λεμφαδένας φρουρός;
Ο πλήρης λεμφαδενικός καθαρισμός των μασχαλιαίων λεμφαδένων πραγματοποιούνταν στο παρελθόν σχεδόν σε κάθε επέμβαση για καρκίνο του μαστού. Με την πρόοδο της χειρουργικής επιστήμης αποδείχθηκε πως εάν ο πρώτος λεμφαδένας που δέχεται τη λέμφο από την περιοχή του μαστού όπου βρίσκεται ο καρκίνος δεν έχει διηθηθεί από τη νόσο, η πιθανότητα να έχουν διηθηθεί οι υπόλοιποι λεμφαδένες είναι πολύ μικρή. Ο πρώτος αυτός λεμφαδένας ονομάζεται ¨φρουρός¨ λεμφαδένας και ανευρίσκεται χειρουργικά με ειδικές τεχνικές (έγχυση ραδιενεργών φαρμάκων ή χρωστικών ουσιών).
Η ταχεία βιοψία αυτού του λεμφαδένα, κατά τη διάρκεια του χειρουργείου, και εφόσον είναι αρνητική (¨καθαρή¨ δηλαδή) επιτρέπει τη διάσωση των υπόλοιπων λεμφαδένων με ευεργετικά αποτελέσματα για την ασθενή. Στην περίπτωση που ο ¨φρουρός¨ αποδειχθεί διηθημένος, προχωρούμε στον πλήρη λεμφαδενικό καθαρισμό όλων των λεμφαδένων της μασχάλης.
Πότε γίνεται η πλαστική αποκατάσταση μετά από μία μαστεκτομή;
Ο χρόνος της πλαστικής αποκατάστασης διαφέρει ανάλογα με το είδος του όγκου και τις ανάγκες μετεγχειρητικής παρακολούθησης και συμπληρωματικής θεραπείας (πχ. μπορεί να καθυστερήσει εάν έχει σχεδιαστεί μετεγχειρητική ακτινοβολία, επειδή αυτή θα αλλοιώσει το αποτέλεσμα). Πολύ συχνά όμως γίνεται σε πρώτο χρόνο, στο ίδιο δηλαδή χειρουργείο.
Γίνεται μεγάλη κουβέντα για την κληρονομικότητα του καρκίνου του μαστού και τα γονίδια BRCA. Υπάρχει κάποιο test που πρέπει να κάνω;
Η κληρονομικότητα του καρκίνου του μαστού, όπως και άλλων, είναι τεκμηριωμένη από καιρό. Μεταφράζοντας αυτή την παραδοχή σε αριθμούς μπορούμε να πούμε ότι από τις νεοεμφανιζόμενες περιπτώσεις καρκίνων του μαστού το 68% είναι σποραδικοί (άσχετοι με κληρονομικά χαρακτηριστικά), το 23% είναι οικογενείς (υπάρχει κληρονομική συσχέτιση χωρίς όμως να έχει αναγνωριστεί κάποιο συγκεκριμένο πρότυπο) και το 9% είναι κληρονομικοί.
Για τους όγκους που εντάσσονται στο 9% των κληρονομικών καρκίνων ενοχοποιείται μία μετάλλαξη των γονιδίων BRCA 1 και 2. Ασθενείς που φέρουν αυτή τη μετάλλαξη έχουν 50 – 80% πιθανότητα εμφάνισης της νόσου μέχρι την ηλικία των 70 ετών. Αυτοί οι ασθενείς έχουν επίσης μεγαλύτερη πιθανότητα εμφάνισης πιο επιθετικού καρκίνου του μαστού (συσχετισμός μεταξύ BRCA 1 και τριπλά αρνητικού καρκίνου). Τέλος, η μετάλλαξη αυτών των γονιδίων καθιστά τους ασθενείς πιο ¨ευαίσθητους¨ και στην εμφάνιση άλλων κακοηθειών (πχ. ωοθήκες).
Ο έλεγχος για τη μετάλλαξη αυτών των γονιδίων γίνεται σήμερα στοχευμένα και όχι σε όλες τις γυναίκες. Χαρακτηριστικά από το οικογενειακό ιστορικό που σχετίζονται με αυτές τις μεταλλάξεις, αυξάνουν την υποψία του ιατρού και οδηγούν στην εξέταση είναι τα παρακάτω:
• Ύπαρξη συγγενών 1ου βαθμού με καρκίνο του μαστού, μία εκ των οποίων διαγνώστηκεσε ηλικία < 50 ετών.
• Συνύπαρξη 3 ή περισσοτέρων συγγενών 1ου ή 2ου βαθμου με καρκίνο του μαστού και ανεξαρτήτως ηλικίας.
• Συνύπαρξη καρκίνου του μαστού και καρκίνου των ωοθηκών σε συγγενείς 1ου ή 2ου βαθμού.
• Συγγενής 1ου βαθμού με αμφοτερόπλευρο καρκίνο του μαστού.
• Συνύπαρξη 2 ή περισσοτέρων συγγενών 1ου ή 2ου βαθμού με καρκίνο ωοθηκών.
• Ιστορικό καρκίνου του μαστού σε άνδρα συγγενή.
• Καταγωγή από τη φυλή Εβραίων Ashkenazi.
Η επιβεβαιωμένη παρουσία μετάλλαξης αυτών των γονιδίων αλλάζει τη στρατηγική σε ότι αφορά τον έλεγχο αλλά και τη θεραπεία.
Υπάρχει καρκίνος του μαστού σε άνδρες;
Ναι. Είναι σπανιότατος (λιγότερο από 1% επί του συνόλου των καρκίνων του μαστού) και η ανακάλυψή του αποτελεί μεγάλη και δυσάρεστη έκπληξη τόσο για τον ασθενή όσο και για τον ιατρό.
Θεραπεύεται με Τροποποιημένη Ριζική Μαστεκτομή και μπορεί να απαιτηθεί συμπληρωματική ακτινοθεραπεία ή/και χημειοθεραπεία.
Οι επεμβάσεις του μαστού μπορούν να γίνουν ρομποτικά ή λαπαροσκοπικά;
Όχι. Αυτές οι μέθοδοι χειρουργικής δεν έχουν καμία ένδειξη σε παθήσεις του μαστού.
Διάβασα κάπου για μεθόδους καταστροφής όγκων του μαστού χωρίς χειρουργική επέμβαση. Ποια η άποψή σας;
Η καταστροφή μαστικών όγκων με τη χρήση διαφόρων μορφών ενέργειας και ειδικών εργαλείων (RF – ενέργεια ραδιοσυχνοτήτων, κρυο-καταστροφή του όγκου, laser κ.α.) έχει δοκιμαστεί πειραματικά σε πολύ μικρή κλίμακα παγκοσμίως. Από αυτές τις μικρές μελέτες δεν έχει αποδειχθεί κάποιο όφελος για την ασθενή. Αντιθέτως δημιουργούνται επιπλέον προβλήματα, κυρίως σε ό,τι αφορά τη μετεγχειρητική παρακολούθηση των ασθενών και την πρώιμη διάγνωση μίας πιθανής υποτροπής.
Βάσει αυτών των δεδομένων και επί της παρούσης δε συστήνουμε καμία επέμβαση τέτοιου είδους. Παρακολουθούμε όμως τις εξελίξεις στην παγκόσμια επιστημονική κοινότητα και είμαστε σε θέση να εφαρμόσουμε κάθε νέα τεχνική, η οποία θα είναι αποδεδειγμένα ωφέλιμη για τους ασθενείς μας.

